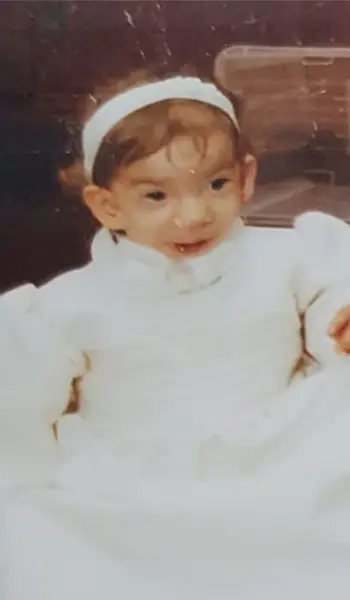
Joana nasceu com uma síndrome que quase a impediu de respirar e lhe alterou por completo a fisionomia. Ao longo de duas décadas, praticamente tudo teve de ser refeito: orelhas, nariz e, sobretudo, a mandíbula e os dentes. Uma história de sucesso em que até a técnica de construção das catedrais medievais foi chamada a ajudar
FEVEREIRO 2024
Antes do início ou a descoberta
O rosto é uma ponte para o outro e Joana Grilo nasceu com um rosto que, se fosse uma ponte, tinha de ser refeita. Faltavam-lhe pedaços e assim a ligação ao outro era difícil. Quando numa estrutura de engenharia existem graves problemas nos alicerces, a reconstrução é determinante. Não se trata de uma opção estética; em causa estão a capacidade de respirar, falar, comer, dormir e de ser compreendida. No caso de Joana, tudo o que parece automático teve de ser conquistado, nada foi simples, fácil ou imediato.
Muitos profissionais articularam-se ao longo de duas décadas para que as conquistas da jovem de 21 anos sejam realidade, muito mais do que desejo.
Em 2002, depois da cesariana, Maria João Grilo foi avisada de que havia um problema com a filha recém-nascida. A gravidez decorrera normalmente até às 34 semanas e nada a alertara para qualquer dificuldade. Só naquele momento, quando a chamaram, é que Maria João se lembrou de que a bebé não deixara ver a boca na última ecografia. Seria essa a questão? Sim, era. Mas também era bastante mais. “A Joana nasceu com duas proto-orelhas e com parte da boca aberta. Mas sempre tive orgulho na minha filha, nunca a escondi”, conta a fisioterapeuta.
Também o pai, Carlos Grilo, igualmente fisioterapeuta, se recorda exatamente do momento que diz ser o mais bonito desta história: o nascimento da Joana. Quando a médica o chamou, falou num “problema”, mas nada o preparou para a gravidade da situação da bebé que teria de ficar internada quase dois meses antes de poder ir para casa.
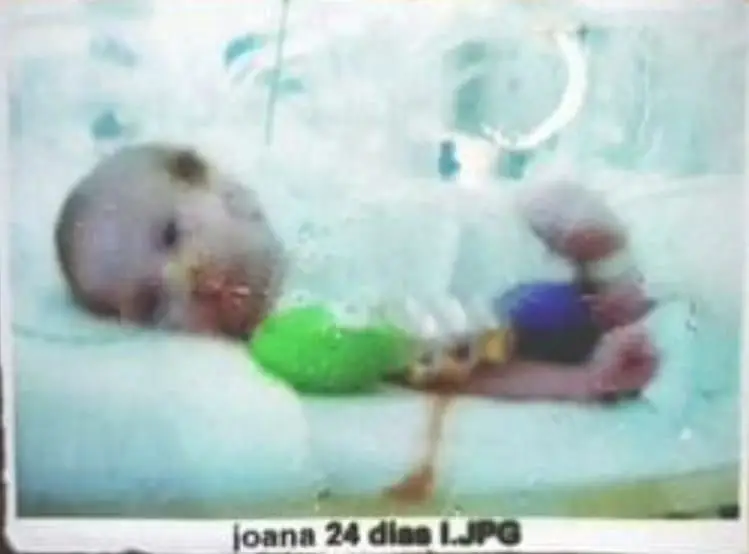
O nome da síndrome de que Joana é portadora é difícil, mas nem de longe tão complexo como os desafios que ela e a família teriam de enfrentar: síndrome de Goldenhar (ou microsomia craniofacioal) é uma alteração congénita caracterizada pela hipoplasia mandibular, um nome assustador que, traduzido, remete para alguém que nasce com uma mandíbula pequena, associada a um conjunto variável de outras malformações que podem atingir os globos oculares, os pavilhões auriculares, os ossos malares e os lábios, a coluna, os rins e até o coração.
No fundo, em palavras muito simples, significa que alguém tem um crânio demasiado pequeno e uma mandíbula frágil, incapaz de seguir o alinhamento esperado do rosto. No caso da Joana, a mandíbula era tão pequena que a impedia de respirar adequadamente, com consequências que poderia ser fatais: nos primeiros dias, foi mesmo necessário assegurar que a língua da bebé não “taparia” a sua capacidade respiratória.
A técnica de correção deste tipo de anomalias craniofaciais deve muito ao cirurgião francês Paul Tessier e aos primeiros passos dados na segunda metade da década de 60 do século passado. Considerado o pai da cirurgia craniofacial moderna, Tessier marcou pela inovação e por permitir a correção de defeitos graves, até então intratáveis.

Mais recentemente, houve um novo avanço com a introdução da distração osteogénica mandibular, outro nome complicado, uma técnica cirúrgica introduzida de forma pioneira por Joseph G. McCarthy e a sua equipa na década de noventa. Consiste em aumentar ambos os lados da mandíbula, através de cortes ósseos verticais com broca ou serra na altura do segundo molar. A seguir, são fixados parafusos, em ambas as extremidades do corte, e nas partes móveis é colocado um distrator osteogénico, um dispositivo que estimula o crescimento do osso. Essas partes móveis são separadas de forma controlada de 0,5 a um milímetro por dia para induzir, sob tensão, a formação de tecido ósseo novo entre as extremidades do corte. Depois, o distrator será retirado numa nova cirurgia.
No ano passado, no Hospital de Santa Maria, em Lisboa, foi dado outro passo inovador. Depois de um acompanhamento de mais de duas décadas do caso de Joana Grilo, uma vasta equipa multidisciplinar, liderada pelo cirurgião plástico José Guimarães Ferreira e apoiada por um engenheiro civil, criou um dispositivo médico único, que permitiu recuperar a funcionalidade de uma mandíbula anormalmente pequena, fazendo com que a jovem seja melhor compreendida ao falar, dando-lhe uma nova perspetiva de futuro. Mais do que intervenções estéticas, o grande objetivo deste tipo de cirurgias é salvar vidas de crianças com profundas alterações maxilofaciais, que apresentam sérias dificuldades em respirar e, num segundo plano, as intervenções permitem alcançar uma melhoria da autoestima e da vida social dos portadores das anomalias. Joana é um caso único deste esforço. Um exemplo sem par.
O início ou a urgência
Desde o início, ficou claro para os médicos do Hospital de Santa Maria que Joana era um caso extremamente raro e que necessitaria de uma abordagem personalizada, longa e específica. Com uma semana de vida, deu-se então a primeira intervenção: uma traqueostomia, ou seja, a “criação por meios cirúrgicos de um orifício na traqueia e na pele da base do pescoço de modo a permitir a passagem de ar para os pulmões”.
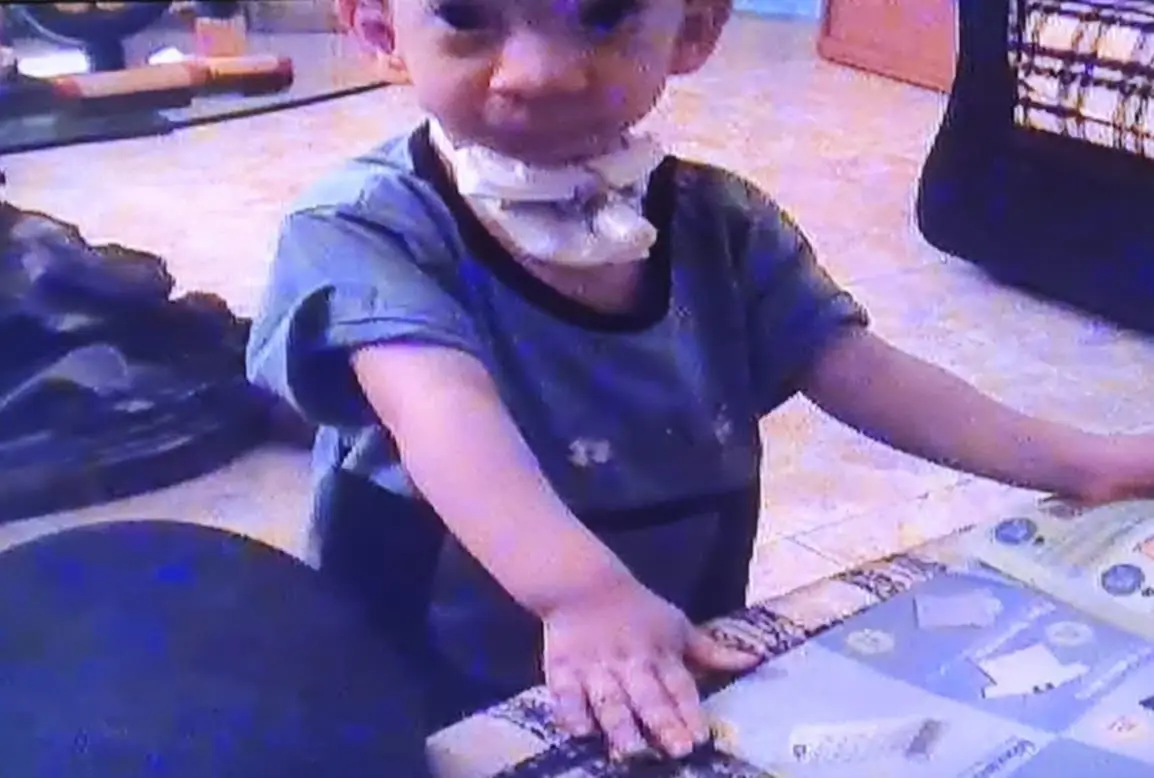
Aos três meses, uma nova ida ao bloco operatório para proceder ao encerramento do palato mole e o fecho da fenda labial, a que se somou ainda uma sutura do lábio e a remoção das duas proto-orelhas. Aos oito meses, começou o processo de reconstrução da mandíbula, o que exigiu a colocação de um distrator, dispositivo que permite ajudar à correção de deficiências ósseas. A intervenção não funcionou porque o osso era demasiado fino e, uma semana depois, a equipa multidisciplinar do Hospital de Santa Maria tentou colocar o novo equipamento, que só foi retirado quando a bebé completou 11 meses.
O cirurgião plástico José Guimarães Ferreira esteve presente na vida da Joana desde o primeiro momento. Explica agora que os procedimentos realizados aos nove meses e aos sete anos - uma distracção osteogénica mandibular, para tentar promover o crescimento gradual da mandíbula - “não foram completamente bem sucedidos, porque, apesar de terem permitido encerrar a traqueostomia, não resolveram totalmente o problema de obstrução respiratória e obrigaram a Joana a usar um equipamento de ventilação não invasiva durante a noite, para evitar episódios de apneia (paragem da ventilação pulmonar) potencialmente fatais”.
Os médicos foram percebendo que a aplicação de uma distração mandibular convencional não iria funcionar porque o osso disponível era fino e insuficiente e os tecidos moles eram escassos e insuficientes. Começou ali a procura por uma resposta adequada à situação e que teria de passar por dar consistência a tudo o que era originalmente frágil.

A solução encontrada foi inédita: teriam de expandir os tecidos moles, reconstruir a mandíbula com recurso ao perónio vascularização da própria doente e preservar a função motora da articulação que liga o maxilar à mandíbula. Até porque essa articulação funciona como encaixe da mandíbula com os ossos do crânio e é responsável pelo movimento de abrir e fechar a boca, fundamental para a execução de funções tão naturais e espontâneas como fundamentais: falar, mastigar, bocejar ou simplesmente abrir e fechar a boca. Viver, portanto. Mas para lá chegar, foram precisos quase 20 anos.
O meio ou a importância de se saber esperar
Ano após ano, Joana foi levada às salas de cirurgia do Hospital de Santa Maria para acertar o que não estava bem. Foram várias laringoscopias e correções do palato e só em 2006, com quatro anos, é que lhe foi retirada a cânula da traqueostomia e finalmente encerrado, por completo, o buraquinho (estoma) que lhe colocaram no palato. Mas, encerrado o recurso à traqueostomia, percebeu-se que Joana não conseguia respirar bem enquanto dormia e foi necessário ligá-la, todas as noites, a um ventilador que assegurasse a respiração.
O maior intervalo sem intervenções ocorreu entre 2010 e 2021, quando foi feita a extração total da dentição, incapaz de se sustentar na delicada mandíbula da jovem, então com 19 anos. Mas até esse momento, e durante quase uma década, pouco mais pode ser feito porque era necessário esperar que a criança se transformasse numa adulta, sob pena de o que fosse feito tivesse de ser refeito; afinal de contas, o crescimento do corpo tem um ritmo diferente da necessidade do doente de ter os seus problemas corrigidos.
“A cirurgia não pode parar o crescimento. Teria sido possível colocar os implantes dentários antes, mas não teria sido tecnicamente correto. Só se deve fazer uma reabilitação fixa quando há paragem do crescimento ou então a pessoa cresce e altera toda a posição do material implantado. É preciso aguardar para fazer o tratamento. O tempo médico, infelizmente, não é o tempo da ansiedade do doente”, explica Francisco Salvado e Silva, estomatologista que acompanha a Joana desde os dois anos.
O médico diz que é nestas alturas de paragem que surge um “desafio emocional”, em que é preciso explicar ao doente que há momentos em que é preciso parar e saber esperar. Mas esta é uma atitude que tem de envolver toda a gente: equipa médica, família, o doente e até a sociedade. “Só numa instituição de referência e com espírito académico é possível fazer estes tratamentos complexos. O grande ensinamento que ficou para mim, deste caso, é que, apesar de toda a tecnologia, a relação do médico com o doente é o mais importante. A parte humanística da Medicina é essencial para o bom resultado”, ensina Salvado e Silva.
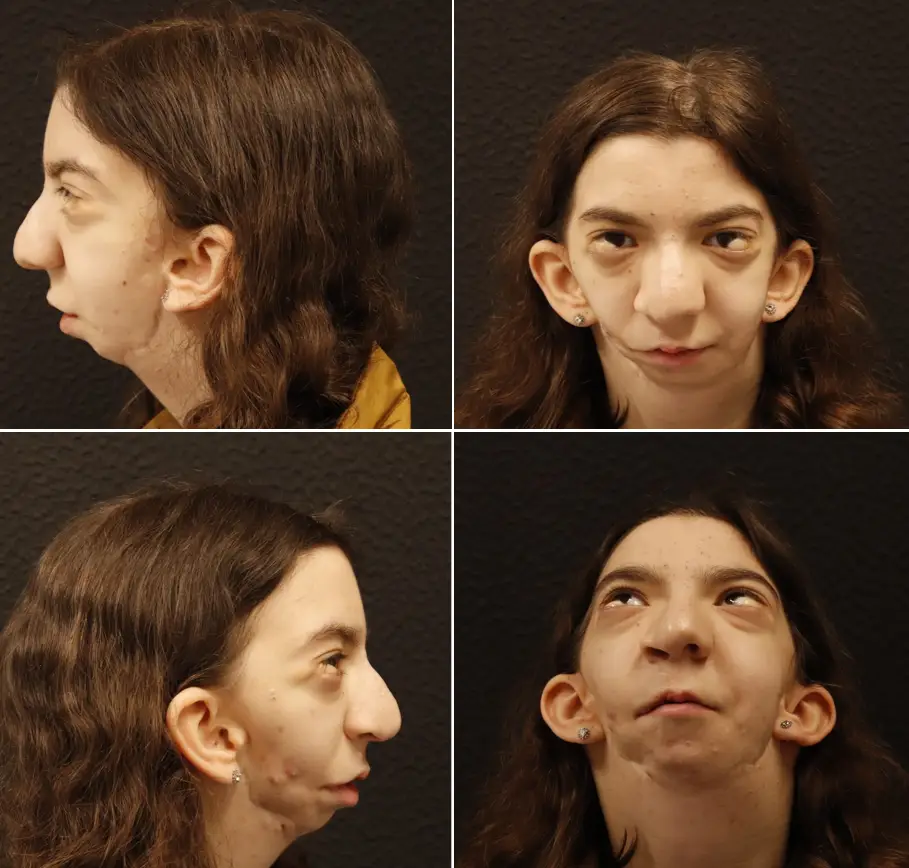
Porque uma coisa é a teoria, outra é a prática. Sem dramas, Joana conta, por exemplo, que, no sexto ano de escolaridade, houve um momento em que ao entrar no refeitório as outras crianças começaram a rir-se. Doeu, mas Joana não parou. “Quanto mais importância se dá, pior nos fazem, mas se eu mostrasse que não me afetava, eles paravam. Não valia à pena.”
O pai, concorda, diz que a filha tem uma personalidade que permite dar um sorriso a mais quando é preciso, mas que também se sabe afastar quando o ambiente não lhe é favorável. E, no fim das contas, diz, “todos gostam da Joana”.
Ainda assim, Joana teve de receber acompanhamento psicológico em dois momentos, também no Santa Maria. Um acompanhamento que só não foi mais regular porque grande parte do trabalho era feito em casa pelos pais que, além de serem profissionais de saúde, foram sempre atentos e incentivadores. Por outro lado, as escolas por onde Joana passou e os amigos, que “não são muitos mas são bons”, também colaboraram para que a socialização se fizesse sem maiores problemas. Todavia, há sempre episódios que se não travam o desenvolvimento, marcam o percurso.
Como este: Maria João Grilo não se esquece de quando, numa sala de espera do hospital, lhe deram os parabéns por não esconder a filha. Não foi fácil, mas não foi determinante. “Eu sei que não é o problema que define a minha filha. É a personalidade”, diz agora. Mas houve uma vez num supermercado em que uma mulher disse “que horror” ao ver a criança e Maria João diz ter precisado recorrer a muita contenção para não reagir. “Ou as pessoas são ignorantes ou são más, mas não podemos parar nestas situações”, completa, orgulhosa, a mãe de Joana.
O auge ou o recurso à engenharia das catedrais
O dia 29 de março de 2023 talvez tenha sido o mais marcante no percurso de reconstrução do rosto da Joana. Foi a data do posicionamento e da montagem do inédito distrator mandibular, permitindo o que para os leigos parece ser o “crescimento do queixo”. Além do próprio dispositivo em si, foram impressas em 3D as guias que possibilitavam a colocação dos apoios nos locais exatos em que deveriam ser postos e a que foram acoplados aos parafusos temporários de referência que já tinham sido colocados no crânio da jovem.
Tudo começou com a realização de uma TAC a partir da qual foi feito um modelo tridimensional da cabeça da Joana, impresso em 3D, para que sobre este pequenino crânio de plástico se fossem testando as várias propostas terapêuticas. O arco foi a resposta para que a força do alongamento não se projetasse sobre a mandíbula, mas sobre o crânio. “Tivemos de idealizar a geometria desejada, guiados pela equipa clínica”, explica Filipe Pagaimo, um engenheiro civil, da área de estruturas, licenciado na Universidade de Coimbra, e doutorado no Instituto Superior Técnico em Engenharia Biomédica.

Na primeira reunião com o engenheiro Filipe Pagaimo, os desafios já estavam em cima da mesa, mas era preciso operacionalizá-los. Só quase um ano depois é que a solução apresentada pareceu satisfatória. “Houve muitos momentos de dúvida, mas foi tudo baseado em conceitos fisiopatológicos e no conhecimento das estruturas anatómicas e num longo percurso de conhecimento. Tudo foi feito com algum medo, não o medo que imobiliza, mas o que protege. O medo é uma parte importante da clínica”, ensina Guimarães Ferreira.
Preparado para construir edifícios e pontes, Filipe Pagaimo viu-se obrigado a trabalhar com escalas à dimensão do corpo humano. Guimarães Ferreira pediu-lhe a criação de uma estrutura que evitasse a transferência das forças para uma região diferente do corpo, mas expressou-se logo na linguagem dos engenheiros, facilitando o diálogo. “Senti-me confortável com a ideia, sem, no entanto, conceber logo a solução. Foi preciso quase um ano para que o desejo ganhasse forma e foi inédito o recurso ao conhecimento da dinâmica estrutural para criar um dispositivo tão leve”, recorda.
“Tem de ser o mais fino possível para evitar o risco de infeção”, acrescentou Guimarães Ferreira a Pagaimo. A necessidade era simplificar os processo, miniaturizar os equipamentos. E era preciso, sobretudo, encontrar um compromisso com a parte estética. Mas não foi fácil: “O tempo estava sempre a contar, havia um doente a tratar, não podíamos estar à procura de uma solução ideal, tinha de haver um compromisso.”
Os suportes - em titânio e fibra de carbono, materiais biocompatíveis, resistentes ao desgaste e que permitem tração e compressão - estavam associados a uma placa mandibular esférica de 3,5 milímetros de diâmetro que para ser colocada exigiu que o próprio osso da doente sofresse antes uma adaptação para acomodar a nova articulação. Preparados os suportes, chegou o momento de adaptar o arco de distração, cujo vértice estaria a uma distância de cerca de 49 centímetros do rosto da Joana. E Filipe Pagaimo foi buscar conhecimento existente desde a construção das catedrais medievais.
“O material comporta-se melhor do que o que foi utilizado nas catedrais, mas havia semelhanças: para ter um objeto elegante, a geometria tinha de alcançar um compromisso entre força e deformação. O arco das catedrais só funciona à compressão e este também funciona à tração, com um melhor desempenho, e a forma deveu-se à necessidade de acompanhar o contorno do rosto”, detalha o engenheiro civil de formação.
Fabricados em Arada, perto de Ovar, os dispositivos contaram apenas com tecnologia nacional. E antes de serem aplicados, tudo teve de ser pós-processado, um exercício moroso que incluiu podar, fresar e polir os materiais do dispositivo. “Foi um processo de erro e acerto. O arco parece simétrico, mas não é, foram necessários cerca de três meses e muitas revisões até se chegar a uma solução satisfatória”, explica o engenheiro Filipe Pagaimo, responsável pela conceção do dispositivo. O custo deste artefacto ainda está por se saber - algo entre os 15 e os 20 mil euros, o equivalente, dizem os médicos, a uma válvula da aorta.
“Não podíamos utilizar as técnicas tradicionais porque o osso da Joana é muito fino e, na prática, insuficiente, não aceitaria a posterior colocação de implantes dentários e a mastigação causaria fraturas. Fomos então buscar o perónio, mas também esta decisão precisou de ser repensada porque queríamos que o perónio viesse vascularizado”, explica Guimarães Ferreira. Os vasos do perónio acabariam por ser unidos aos vasos do pescoço; como os tecidos moles (pele, gordura e músculo) também não eram suficientes e para diminuir as hipóteses de rejeição, a equipa médica recorreu aos tecidos da própria Joana. “Caso contrário, teria sido como vestir uma t-shirt pequena que, quando a mandíbula avançasse, acabaria por se rasgar”, explica o cirurgião plástico.
Carlos Pinheiro, coordenador da equipa de microcirurgia, explica que o perónio foi escolhido por ser “o mais pequeno dos dois ossos da perna, tem vascularização própria e a sua principal função é a estabilidade da articulação do joelho e do tornozelo, o que significa que podemos colher a parte intermédia do osso, juntamente com os vasos que o alimentam e transplantá-lo para outra área do corpo”. Apesar da grande experiência destes médicos, no caso da Joana havia particularidades a ter em conta: “Não se tratou de reconstruir uma mandíbula semelhante à que existia previamente à cirurgia, mas sim reconstruir uma mandíbula adequada à face da Joana, mas que nunca se conseguiu desenvolver.”
Além disso, o especialista relembra que “a fragilidade do osso desta paciente, associada a cicatrizes pré-existentes, tornariam este processo inviável”. Houve, então, necessidade de repensar o problema e criar um distrator diferente, com um objetivo diferente: suportar a maior tensão no crânio e focar-se na distração dos tecidos moles e não no osso. Ou seja, Carlos Pinheiro explica que as várias intervenções realizadas em Joana foram acrescentando cicatrizes e “as cicatrizes correspondem a retração dos tecidos, tornando-os menos flexíveis e distorcendo a anatomia, o que dificulta qualquer nova intervenção nessa área”. “A cada cirurgia realizada, podem danificar-se vasos sanguíneos da região do pescoço e mandíbula”, acrescenta.
A reconstrução da mandíbula foi feita utilizando os tais fragmentos do perónio da doente, o que exigiu a colocação de 20 parafusos na mandíbula e uma placa de titânio. “Tudo teve de ser hipermilimetricamente calculado previamente à fixação”, assevera Pagaimo. E “todos os desenhos seguiram uma parametrização para que o objetivo final fosse a obtenção de uma mandíbula funcional e esteticamente aceitável”. Embora o procedimento seja complexo e inédito, “para a Joana, nada é complicado”, afirma Guimarães Ferreira com evidente satisfação. “O doente é o reflexo do que nós lhe explicamos e de como o tratamos, não basta recorrer à tecnologia”, complementa Francisco Salvado e Silva.
Imagem da cirurgia em que o distrator foi aplicado ao rosto de Joana D.R.
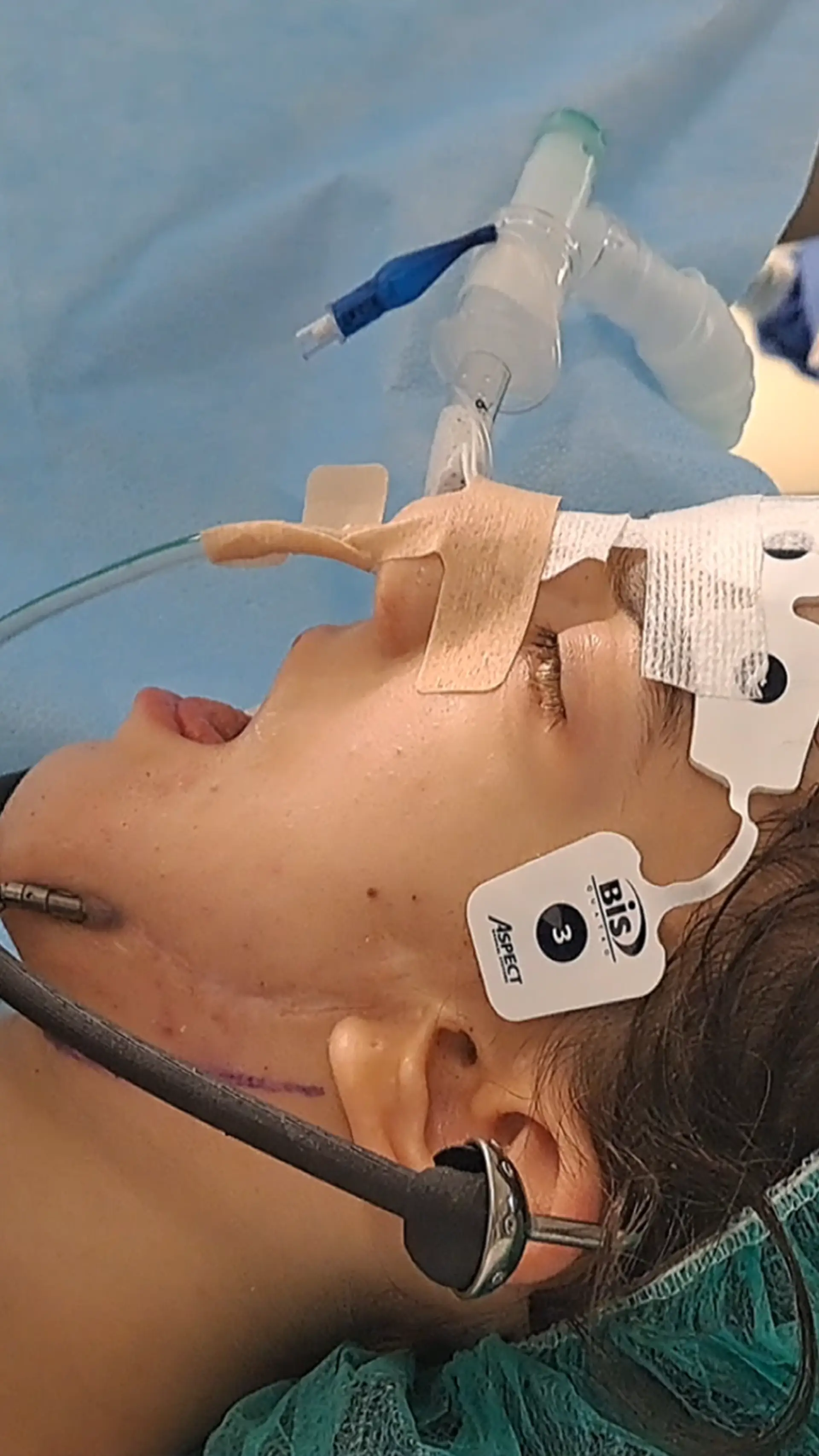
Foram 45 dias entre as duas cirurgias, ou seja, entre a criação de espaço para o desenvolvimento dos tecidos moles e a aplicação dos perónios, tudo porque se a articulação ficasse imóvel, acabaria por perder a sua função e todo o esforço teria sido em vão. A equipa sabia que precisava de 4,5 centímetros. Nada foi simples, nem o processo de anestesia.
A anestesiologista Idalina Rodrigues explica que quando há alterações maxilofaciais, a abordagem das vias aéreas implica a utilização de um fibroscópio, que é um fio muito fino com uma câmara acoplada para que o médico consiga visualizar as estruturas, um procedimento que exige perícia e muito treino. A médica sublinha ainda que o rosto do anestesiologista é o último que o doente vê e que convém que seja a primeira voz que ouça ao acordar. “Nós somos como um anjo da guarda”, sorri Idalina Rodrigues.
“Este dispositivo aplica uma força de tração que permite que mandíbula se alongue e aplique essa força no crânio e permite que durante este período longo, a Joana vá falando, comendo e respirando”, ensina Guimarães Ferreira. Foram dois meses, 24 horas sobre 24 horas, com o dispositivo colocado. Havia dor? Sim, provavelmente, mas não era o fundamental. No caso de Joana, a dor maior surgiu a partir da terceira semana, quando o parafuso era apertado ao ritmo de um milímetro por dia e o compasso do tratamento teve de ser reduzido. “Foi um mal necessário para o objetivo que queríamos cumprir. Ela própria e o pai eram quem apertava o parafuso. Felizmente não houve maiores surpresas”, recorda o cirurgião plástico.
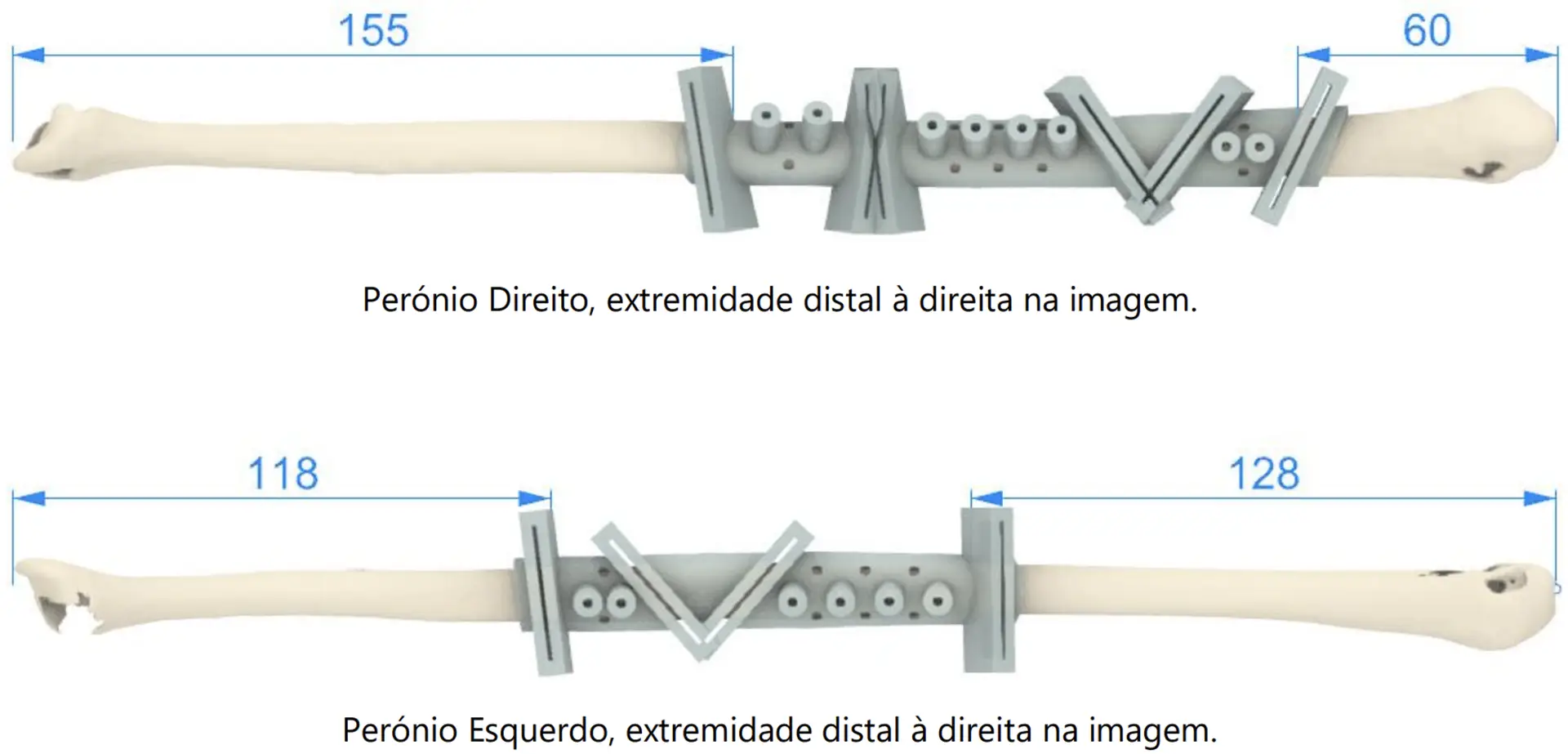
“Rapidamente percebemos que seria uma cirurgia de tudo ou nada. Ao usar os perónios de cada perna, sabíamos que se houvesse uma falha na ligação dos vasos de qualquer um deles, já não teríamos mais osso para poder ser utilizado como alternativa. Por outro lado, a ausência de mais vasos cervicais para poder ligar os dois perónios dificultaria todo o processo, pois também aí ficaríamos apenas com uma hipótese de sucesso para ligar cada um dos vasos” sublinha Carlos Pinheiro, assumindo a gravidade da situação.
Além do dispositivo, a cirurgia também foi inovadora. Eram três equipas em simultâneo, uma trabalhava na cabeça e as outras duas em cada um dos perónios. Por um lado removeram a pressão da mandíbula e reconstruíram uma nova que foi feita com retalhos livres do perónio, juntamente com os vasos que os alimentam, o encaixe tinha de ser perfeito. E Guimarães Ferreira faz questão de chamar a atenção para a importância do SNS em situações como esta.
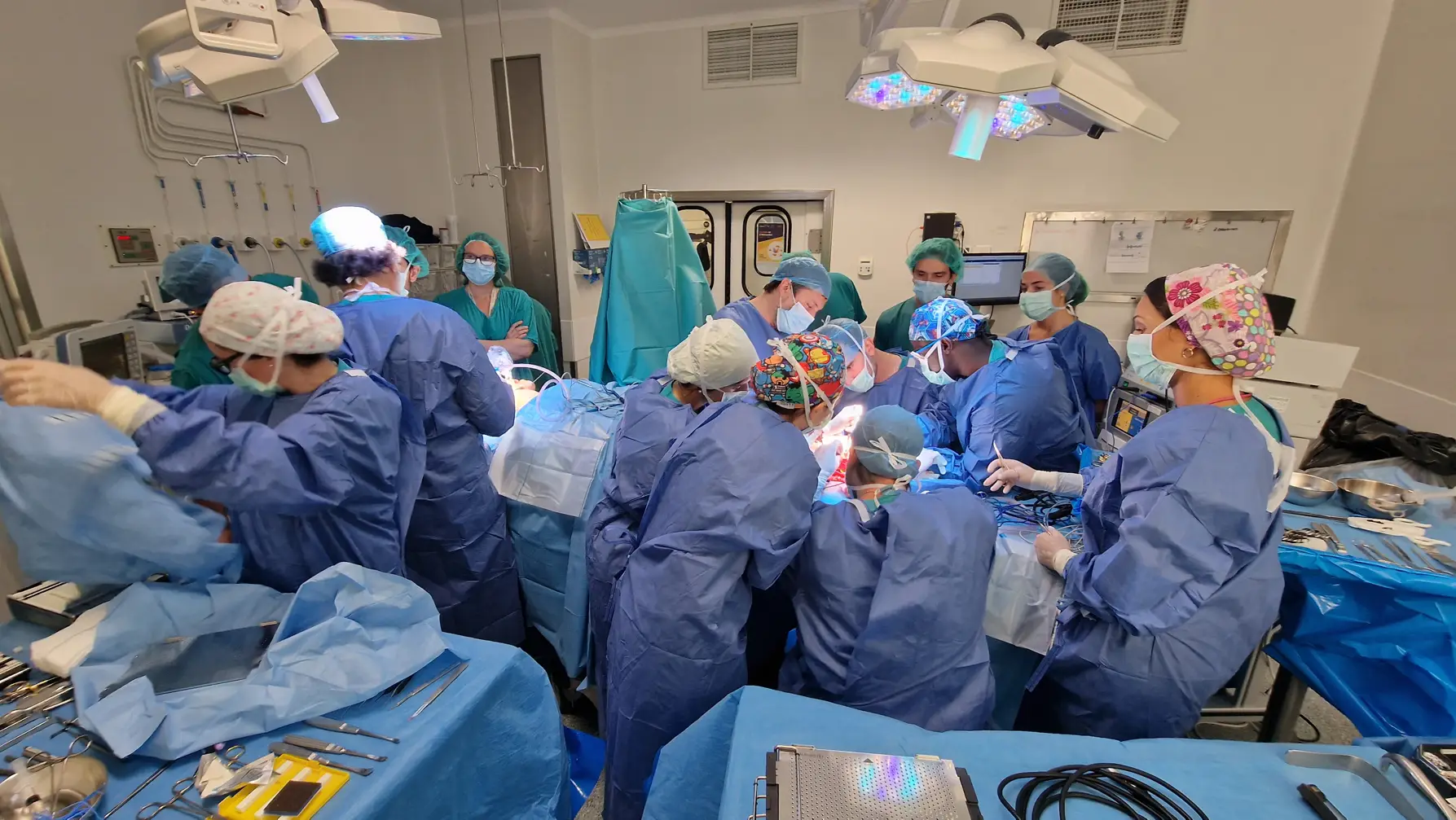
“Esta terceira cirurgia envolveu 12 médicos e oito enfermeiros durante dez horas no bloco operatório e foi antecedida por cerca de 18 reuniões, entre virtuais e presenciais. Além disso, o fabrico do dispositivo é oneroso. A questão fundamental aqui é financeira. E a maior parte das seguradoras não cobre situações congénitas. Teria sido impossível para quase qualquer pessoa fazer esse tipo de tratamento, se não fosse o SNS. Foram cerca de 20 procedimentos cirúrgicos já realizados na vida da Joana. A raridade destes casos complexos e a exigência de uma abordagem interdisciplinar, não só médicos como de engenharia biomédica, faz com que apenas a concentração destes casos num reduzido número de instituições se crie experiência para lidar com novos desafios.”
O quase fim ou a Joana toma a palavra
“O meu nome é Joana Grilo, tenho 21 anos e nasci com síndrome de Goldenhar. Apesar de muitas serem as pessoas que me têm olhado como diferente nesta jornada, eu nunca me senti como tal, sempre fui uma rapariga normal que somente teve que superar desafios que outros não tiveram. Tive que aprender a lidar com os problemas que me foram surgindo, como o resto das pessoas têm, a única variável é a de serem soluções que requerem um pouco mais de trabalho e de ajuda extra. Tive e tenho a sorte de ter pais que sempre me apoiaram e me ensinaram a seguir em frente a cada obstáculo, bem como uma família e amigos que sempre me ajudaram. Tive e tenho também a sorte de ter sido e estar a ser acompanhada no Hospital de Santa Maria, desde da nascença, por uma grande equipa médica, à qual estou muitíssimo agradecida.
Para mim, sendo este um caminho bastante longo, esta última etapa irá marcar um final de uma era e irá finalmente permitir-me ter a oportunidade de comer, falar e respirar com facilidade, mesmo sabendo que ainda haverá mais desafios ao longo da vida. Afinal, se calhar não sou bem normal, porque ninguém o é, 'normal' é um modelo estatístico, não como se define uma pessoa. Cada um é original da forma que é, a única diferença é que alguns o mostram mais que outros. Isso também esteve sempre presente ao longo destes 21 anos e por isso eu nunca escondi quem sou e a síndrome com que nasci. A síndrome não me define, mas é e vai sempre ser parte de quem sou. Quanto às pessoas que acham que eu só me vejo como 'este problema', já o Einstein dizia: "Há duas coisas que são infinitas: a estupidez humana e o universo. E não estou certo quanto ao segundo”.
O testemunho foi escrito na primeira pessoa pela própria Joana, a pedido do Expresso.
E agora? Ou o que virá depois do grande medo
Há cerca de apenas um mês, Joana voltou a passar por uma cirurgia, desta vez para a reconstrução do maxilar, uma rinoplastia, a correção do palato. “Detalhes”, diz Guimarães Ferreira. Duas semanas depois, foi-lhe colocada uma prótese dentária móvel, finalizando o trabalho de 2023. A adaptação não está a ser fácil e a construção do rosto da Joana ainda não acabou, mas está cada vez mais próxima do fim.
Joana acabou, entretanto, o primeiro ano da licenciatura de Química na Faculdade de Ciências da Universidade de Lisboa, com uma média de 14,5 valores. Antes, passou por Engenharia de Telecomunicações no Instituto Superior Técnico, mas não gostou. “É brilhante”, resume Guimarães Ferreira. A rir, a mãe da jovem recorda quando um exame da faculdade coincidiu com o dia de uma consulta e, para não faltar a nenhum compromisso, Joana acabou por ter de fazer a avaliação no estacionamento do Hospital de Santa Maria, dentro do automóvel dos pais. E passou com 19 no exame de Cálculo.
Até lá chegar, o percurso foi longo e nem sempre fácil. A primeira memória da diferença foi sentida ao entrar na escola. Joana também se lembra de que aos sete anos sentiu medo ao entrar no bloco operatório, e que estava a chorar. A partir daí foi sempre andar para a frente. “Sei que o meu problema levanta algumas barreiras, sobretudo na fala. Eu gosto de falar, sou tímida, mas quando começo a falar não me calo, sei que às vezes as pessoas ouvem-me, mas não percebem. Esforço-me por falar bem. O outro obstáculo foi a mastigação, eu via os meus colegas a comerem a maçã à dentada e eu tinha de comer maçã assada. Eu gostava de trincar uma maçã.”
“Ela é antidrama”, resume a mãe. O pai completa a avaliação: “A Joana adapta-se bem às situações, mas não gosta do efeito surpresa.” Promoveram uma educação, dizem, focada na autonomização. “É tudo trabalho, só demora mais um bocadinho”, garante Maria João Grilo. Como os 21 anos que Joana demorou a comer a sua primeira maçã à dentada.
Para a equipa médica, a intervenção terapêutica aproxima-se do fim. Já é “previsível o que vai acontecer no futuro”. “Do ponto de vista oral, o objetivo é colocar uma prótese fixa, o que vai demorar de três a seis meses. Esperámos 18 anos por ela crescer, agora será rápido. Vai melhorar muito a capacidade da fala, o preenchimento dos lábios. A língua vai ficar na posição normal e a dicção vai melhorar muito”, completa Francisco Salvado e Silva. “No final do próximo ano, a Joana está muito diferente”, promete o estomatologista.

“Conheci a Joana pouco depois de ela ter nascido. Quando apreciei a gravidade das alterações craniofaciais tornou-se claro que ela precisaria de um acompanhamento até pelo menos a adolescência. A nossa preocupação era a funcionalidade mas também os aspetos estéticos e os nossos objetivos foram sendo progressivamente cumpridos, à medida que a fisiologia o permitiu. O caso da Joana foi inédito porque nunca tínhamos tido uma situação tão marcada, com problemas tão difíceis de ultrapassar. O principal desafio foi o desenvolvimento de um conceito novo, específico para a Joana. Esta solução, tanto quanto sabemos, é inédita e será publicada”, conclui Guimarães Ferreira. “A Joana é uma mulher incrível. Uma lutadora”, assume o cirurgião plástico.
Também para os pais, o tempo atual é positivo. “Sou muito orgulhosa da filha que tenho, sempre vi a parentalidade como uma preparação para a vida, para ensinar a Joana a ser independente e a ser feliz, não podia protegê-la de tudo, tinha de lhe dar espaço e responsabilidade, mas é verdade que a sociedade não favorece quem tem uma diferença facial”, afirma Maria João Grilo.

“Depois de 21 anos, eu sei que a minha vida vai mudar, mas eu não vou mudar. Demorei algum tempo a adaptar-me à minha imagem. E vou ter de me adaptar novamente. O que me define é a minha capacidade de lidar com os problemas. Sou uma menina normal, como todas as outras, gosto de música, de ciência, sempre gostei de estudar. O meu grande sonho é trabalhar no CERN [Organização Europeia para a Investigação Nuclear], em Física ou Química Quântica. Sendo realista, eu gostava de fazer investigação. O que eu queria mesmo era lecionar, mas para isso tenho de ser bem compreendida”, projeta Joana, assumindo que a hora é a de olhar para o futuro.
Primeiro, respirar, depois, dormir, agora morder. O que para a maioria das pessoas é apenas algo automático, para a Joana são enormes conquistas. “Até tive sorte, a síndrome só me afetou a face e não o coração, como poderia ter acontecido”, diz a rir alguém que poderia enfrentar a vida de forma muito mais pesada. “Não consigo imaginar como eu seria se não fosse assim”, completa.
Joana ensina, no dia a dia, a esquecer a ditadura da proporcionalidade e da simetria e a pensar mais na abordagem de Picasso das suas mulheres cubistas. “Olhar ao espelho não é fácil, mas sempre achei que o mais importante é o que está dentro. Estou mais gira, por assim dizer, mas eu não vejo uma pessoa diferente.” Confessa que “vai ser bom tirar uma foto a sorrir com dentes”, mas, mais importante agora “é parar, respirar fundo e pensar em tudo o que aconteceu”. E, mais uma vez, recomeçar, continuar a viver a vida. Trincando muitas maçãs. Porque há sempre mais para se correr atrás: “Gostava de formar família e dar aos outros a estabilidade que a minha família me deu.”
⬤

Créditos
Texto de Christiana Martins
Fotografia de Nuno Fox
Vídeo de José Cedovim Pinto e Tiago Pereira Santos
Animação Gráfica de Carlos Paes
3D Pagaimo Medical
Design de Mário Henriques e Tiago Pereira Santos
Webdevelopment de João Melancia
Coordenação de Marta Gonçalves, Pedro Candeias e Joana Beleza
Direção de João Vieira Pereira
Texto de Christiana Martins
Fotografia de Nuno Fox
Vídeo de José Cedovim Pinto e Tiago Pereira Santos
Animação Gráfica de Carlos Paes
3D Pagaimo Medical
Design de Tiago Pereira Santos
e Mário Henriques
Webdevelopment de João Melancia
Coordenação de Marta Gonçalves, Pedro Candeias e Joana Beleza
Direção de João Vieira Pereira
Expresso 2024